A menstruációs ciklus és a női sportolók teljesítményének összefüggései
Írta: Bankó AlexandraHogyan teremtsünk hormonális egyensúlyt edzés segítségével?
Írta: Bankó AlexandraProf. Dr. Balázs Csaba - Van-e kapcsolat a száraz szem és a pajzsmirigy nem megfelelő működése, a távmunka és az életkor között?
Írta: Bankó Alexandra
Ezt a kérdést gyakran teszik fel kedves betegeim. A kérdés igennel vagy nemmel történő megválaszolása előtt néhány dolgot szeretnék közkinccsé tenni. A betegség hátterének megismerése, a kezelés, a gondozás nehézségei azért is fontosak, mert az élet minőséget jelentősen befolyásolhatják.
Először is honnan tudhatom, hogy szemszárazságban szenvedek? Tette fel ezt a kérdést az elmúlt héten egyik kedves betegem „telekonziliumban” (hiszen a járvány idején is dolgozom….).
A Nemzetközi Szemészeti Konszenzus (2017) a „száraz szem betegség” tünetei a következők lehetnek:
- Homályos látás
- Hamar elfárad a szeme, ha számítógépes munkát végez, vagy bármely olyan tevékenységnél, amely tartós vizuális figyelmet igényel
- Égő érzés
- Idegentest érzése a szemben
- Nagyon száraz szemérzés után viszonyt túlzott könnyezés
- Szemfáradtság
- Szemváladékozás
- A szem fájdalma és vörössége
- Nehéz szemhéjérzés
- Sírásnál nem jön könny a szeméből
- Kényelmetlenné válik a kontaktlencse viselés
A száraz szem epidemiológiája
A száraz szem (dry eye disease, DED) krónikus betegség. A több mint száz felmérés közül 5 olyan volt, mely a tünetek és a jelek prevalenciáját együtt vizsgálta. Ezekben a száraz szem (DED) prevalenciája 8,7% és 30,1% közötti értékeknek adódott. A felmérések szerint a száraz szem előfordulása függ az életkortól és a nemtől. Metaanalízissel kimutatták, hogy a prevalencia az életkor előre haladtával növekszik. Nőkön a száraz szem gyakoribb, bár a nemek közötti különbség csak az életkor előre haladtával válik kifejezetté. Az Egyesült Államokban végzett párhuzamos összehasonlító epidemiológiai vizsgálatok eredményei alapján a DED kialakulásának kockázata a nők körében szignifikánsan magasabb. A hormonális hatás a szaruhártyán is megfigyelhető a menstruációs ciklus, a terhesség és a menopauza idején, magukban foglalva a szaruhártya vastagságának, görbületének, hidratációjának, érzékenységének, az idegentest-érzésnek és a látásélességnek a változását egyaránt. A nemi különbségekből fakadó hormonális különbségek hatással vannak a Meibom-mirigy, a könnymirigy, a kötőhártya, a szaruhártya, az elülső csarnok, a lencse, az üvegtest és a retina állapotára/funkciójára; befolyásolják a szöveti struktúrát, a könny-termelést, a könny-film stabilitást, a pislogási sűrűséget, valamint az immunfunkciókat.
Az endokrin rendszer jelentős szerepet játszik a nemi különbségek és a DED közötti összefüggésben. Különböző hormonok (androgének, ösztrogének, progeszteronok, hypothalamus-hypophysis hormonok, glükokortikoidok, inzulin, inzulinszerű növekedési faktor (IGF1) és a pajzsmirigyhormonok) játszanak szerepet a könnyszekréció csökkenésével járó, illetve az evaporatív (fokozott párolgással járó) DED kialakulásában és/vagy kezelésében. A kóros meibom termelés viszont szintén látászavart eredményezhet.
A fentiek alapján érthető, hogy a szemszárazságra panaszkodó betegnek miért volt a következő kérdése: A szemszárazságból adódó fájdalom mindig a menstruációs ciklus 21.-24. napján erősödik fel. Ennek oka az ösztrogén dominancia tünet együttes (ösztrogén túlsúlya progeszteron hiány), ezért célszerű ennek kezelése a ciklus második felében!
A száraz szem okai és hajlamosító tényezői
- A szemszárazságra a számítógép-, mobilhasználat negatív hatással van, hiszen a képernyőt figyelve ritkábban pislogunk, ezáltal a könnyfilm nem pótlódik megfelelő ütemben. Fontos kiemelni, a monitor előtti munkavégzés szerepét! Az utóbbi hetekben gyakorlatilag erre voltunk kényszerülve a távmunka miatt!
- Egyes gyógyszerek (egyes béta-blokkolók, antidepresszánsok, szteroidot tartalmazó készítmények, nyugtatók, fogamzásgátlók) szedése.
- Külső környezeti tényezők (dohányfüst, por, égéstermékek, kipufogógázok, klíma, esetleg kozmetikumok) is befolyásolják a könnyfilm állapotát, nem beszélve egyes (pl. zöldhályog ellenes) szemcseppek hosszú távú használatának káros hatásairól. Ezeken kívül számos más tényező is hajlamosíthat szemszárazságra.
- Az idősebbek gyakrabban panaszkodnak száraz szemre, hiszen alapvetően kevesebb könny termelődik náluk, valamit csökken a könny- és Meibom-mirigyek működése is.
Tudni kell, hogy a szemszárazság számos szisztémás betegség kísérője is lehet. A könnytermelést befolyásolják továbbá a különböző hormonális változások (pl. menopauza), számos autoimmun (Sjögren-szindróma), reumatológiai (sokízületi gyulladás, köszvény), pajzsmirigy- és cukorbetegség.
Itt kívánok választ adni a fentebb már említett beteg kérdésére:
„Van összefüggés a pajzsmirigy diagnózis és a szemszárazság / szemfájdalom között?” Igen van! Az autoimmun pajzsmirigy betegségeiben Meibom-mirigy obstrukcióját és a meibocyták kimerülését is megfigyelték.
Vannak olyan esetek, amikor fokozott könnypárolgást, a szemfelület fokozott elszíneződését, fokozott gyulladást, a szemhéj és a szemgolyók tüneti irritációját, valamint a csökkent látásélességet tapasztaltak. Ilyen esetekben a megfelelő diagnózis után az alábbi teendőket javasolhatom:
Terápiás lehetőségek
- Az okok megtalálása után a célzott hormonális és immunológiai kezelés.
- Ma már a műkönnyek egész arzenálja áll rendelkezésre A száraz szem kezelésének célja a szemfelszín nedvesen tartása, az egészséges könnyfilm helyreállítása, a tünetek megszüntetése, a látás javítása. Számos terápiás lehetőség közül egyénre szabottan kell megtalálni a megfelelő és hatásos módszert: megfelelő környezet és tudatos életkörülmények (pl.pislogás, megfelelő folyadékbevitel, monitor előtti munka közben szünetek stb.), szemhéj tisztítás (a szemhéjakat és szemhéjszélt langyos vízzel vagy hígított babasamponnal áttörölgetni), szemhéj masszírozása (tenyerünkkel óvatos mozdulatokkal alsó és felső szemhéjakat és környéküket körkörös mozdulatokkal masszírozzuk), szemhéjak és környékük melegítése (melegítő párna), könnypótlás (műkönny, gél, kenőcs), gyulladáscsökkentő (szteroid- és nemszteroid-tartalmú) és/vagy antibiotikumos szemcseppek, szisztémás gyógyszerek, műtétek (extrém ritka esetben). A panaszoknak megfelelően, személyre szabott módon többfajta módszer, különböző kombinációkban is alkalmazható. A legtöbb esetben a kezelés alapját a műkönnyek adják. Feladatuk a „súrlódás” és a panaszok csökkentése, valamint a sérült könnyfilm és annak koncentrációjának visszaállításával a kötő- és szaruhártya sejtjeinek helyreállítása.
- Előnyös az Omega-3 3x1 tbl/nap
Ezek az eljárások otthon is alkalmazhatók
- Kivitelezése egyszerű, otthon is könnyen elvégezhetjük, az alábbiak szerint. Meleg vizes borogatással a szemhéjszéleken felrakódott, beszáradt váladékot feláztatjuk, így a sűrű váladékuktól elzáródott mirigyek kivezető csöveit újra szabaddá tehetjük. Fontos, hogy a borogatáshoz tiszta, felforralt, majd kellemes meleg hőmérsékletűre hűtött vizet használjunk. Óvakodjunk a bőr leforrázásától és ne használjunk kamillát vagy egyéb gyógynövényes főzetet, mert ez utóbbiak az egyébként is érzékeny bőrt allergizálhatják. A korpásodásra hajlamosak a borogatáshoz használt vízbe cseppenthetnek egy-két csepp babasampont. Borogatás után a szemhéjszéleket dörzsöljük át megnedvesített vattapálcával (e célra a kereskedelemben kapható „fültisztító” vattapálca kiválóan alkalmas). A vattapálcával kívülről enyhe nyomást, masszázst is alkalmazhatunk a szemhéjszéleken, kiürítve a mirigyekből a pangó váladékot.
- Mivel a szemhéjszéli gyulladás a szemfelszín kiszáradását okozza, a szemszárazság egyidejű kezelése is javasolt. Lehetőség szerint konzerválószert nem tartalmazó, vagy lebomló konzerválószer tartalmú műkönny cseppet használjunk naponta 3-5 alkalommal. Amennyiben a Meibom-mirigyek nem megfelelő működése is diagnosztizálásra került, a könny lipid rétegét is pótló műkönny készítmény használata javasolt. A műkönny készítmények sokféleségében készséggel segítenek eligazodni a szemész orvosok és a gyógyszerészek. Enyhe formában a szemhéjszéli higiénia betartásával és rendszeres műkönny használattal a blepharitis jól karban tartható állapot, azonban a kezelés elhagyásával a tünetek ismét fellángolhatnak. Súlyos formában kiegészítő kezelésre lehet szükség, melyet szakorvosi vizsgálat után a szemész orvos rendel el. A kezelés antibiotikum és kortikoszteroid tartalmú szemcseppek és kenőcsök átmeneti alkalmazásán alapul. Fontos tudni, hogy ezen készítmények tartós alkalmazása nem javasolt. Kontrollvizsgálatok alkalmával a terápiát elrendelő szemészorvos követi a kezelés hatásosságát. A heves gyulladás megszűnésével a kezelőorvos ismét szemhéjszéli higiéné betartását és rendszeres műkönny használatot javasol.
Melyik műkönnycseppet használjuk?
Korábban a műkönny készítményeket benzalkonium-kloriddal (BAK) tartósították, amelynek hosszas alkalmazása károsíthatja a szaruhártya hámot és a kötőhártya kehelysejtjeit, ezáltal a könnytermelést. A benzalkonium-klorid tartalmú szereket nem lehet alkalmazni az arra allergiás esetekben és kontaktlencse viselőknél sem. A gyógyszergyártó cégek arra törekednek, hogy a szemcsepp korszerűbb konzerválószert (pl. polyquad, EDTA, cetrimid, cink-hyaluronát) tartalmazzon. A legújabb nedvesítő cseppek pedig egyáltalán nem tartalmaznak konzerválószert! Általában a műkönny készítmények a könny mucinozus rétegét hyaluronsavval vagy glycerinnel pótolják, míg más cseppek hatóanyaga a dextran. Bizonyos műkönnyek a lipid rétegen javítanak, ezáltal akadályozva annak párolgását. A szemszárazság kezelése során az elsődleges cél a beteg panaszainak enyhítése, a szem védelme, a szemszárazság okozta szövődmények elkerülése. A műkönnycseppek nem tartalmaznak olyan anyagot, amely hozzászokást eredményezne, bátran lehet cseppenteni naponta többször is. Vény nélkül szerezhetők be a gyógyszertárakban. A szemszárazságban szenvedőknek első választásként javaslom a cink fertőtlenítő és a hialuronsav jó nedvesítő hatásával rendelkező készítményeket.
Figyelmedbe ajánljuk a következő megoldási javaslatainkat:
Milyen hatással van a bór az agy és a csontok egészségére?
Írta: Bankó Alexandra10 kiváló magnéziumforrás, amit beépíthetsz az étrendedbe
Írta: Bankó AlexandraMiért van szüksége minden vegán és vegetáriánus étrendet követőnek B12-vitaminra?
Írta: Bankó Alexandra4 érdekesség, amit tudnod kell az aktív B12-vitaminról, az adenozilkobalaminról
Írta: Bankó AlexandraMég...
Az inzulinrezisztencia hormonális vonatkozásai 2. rész
Írta: Bankó AlexandraA cikk elejét ITT tudod elolvasni!
Az inzulinrezisztencia hormonális vonatkozásai 1. rész
Írta: Bankó AlexandraProf. Dr. Balázs Csaba - Vigyázat! Lisztérzékenység (coeliákia) és pajzsmirigybetegség társulhatnak egymással!
Írta: Bankó Alexandra
A betegség autoimmun eredetű és öröklődő jellegű, amelyet különböző névvel illet a szakirodalom: gyermek- és felnőttkori coeliakia, glutenszenzitív enteropathia, sprue, nem trópusi sprue, idiopathias steatorrhoea, lisztérzékenység. A betegség lényege: komplex felszívódási zavar (a bél nem képes felszívni a nélkülözhetetlen tápanyagokat), amely többnyire gyermekkorban kezdődik és kezelés nélkül halálhoz vezethet. A betegség kialakulásának oka: gluténnel (a búzafélékben található fehérjével) szembeni érzékenység, amely a bélbolyhok pusztulásához vezet.
Az örökletes jelleg mellet szól, hogy a beteg szülőkben lévő gének hordozzák a betegségre való fokozott hajlamot. A legújabb nemzetközi kutatások (Setty M. és munkatársai: Celic disease: risk assessment, diagnosis and monitoring, Mol. Diag.Ther. 2008, 12, 289-98) bizonyították, hogy a szöveti antigének (HLA) II. régiójában található gének: DQ2 vagy a DQ8 felelősek a betegség öröklődéséért. A kóros gének megjelenése azonban nem egyforma. Ez azt jelenti, hogy nem mindenkiben azonos életkorban és súlyossági fokban manifesztálódik a betegség. A sokak által ismert típusos klasszikus tünettriász tagjai a hasmenés, a fogyás és a gyengeség nem mindenkiben egyformán jelennek meg.
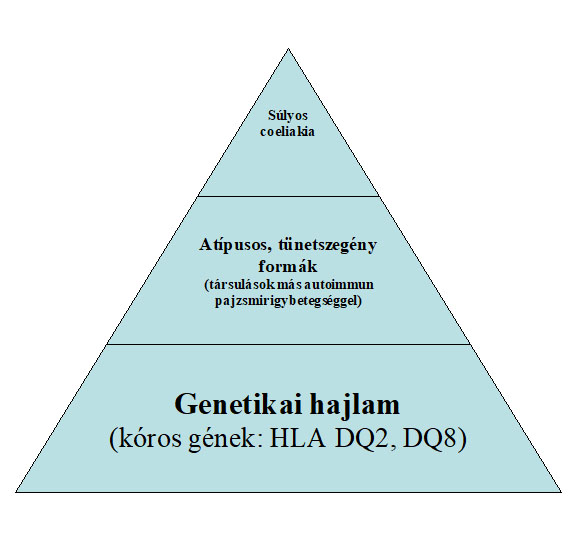
A klinikai kép többnyire jellegtelenül, fokozatosan, máskor akut bélfertőzés formájában fejlődik ki. Néha enyhék, vissza-visszatérő jellegűek a tünetek, emiatt a betegséget csak későn ismerik fel (vagy félrekezelik) A lisztérzékenység sajátosan egy jéghegyhez hasonlítható, amelynek csúcsát találhatók a legsúlyosabb esetek (1. ábra). A klinikai tünetek gyermekkorban a szoptatás befejezésével, a gabonafélékkel történő táplálás megkezdése után, 6 és 18 hónapos kor között fejlődnek ki. Étvágytalanság, gyakori, nagy mennyiségű, híg, világos és bűzös széklet, szokatlan apátia és ingerlékenység lehetnek az első tünetek.
A has puffadt lesz, a bőr alatti zsírszövet és izomállomány csökken. Folyadék-, elektrolit és fehérjevesztés, kiszáradás, alacsony vércukorszint, ill. kálciumszint, végtaggörcsök majd sokkszerű állapot jöhet létre. Ezt coeliakiás krízisnek nevezzük, amely többnyire halálhoz vezet.
Ez a súlyos állapot ritka azóta, hogy felismertük a glutén megvonás gyors és eredményes terápiás hatását. Mindezeken kívül természetesen a felszívódási zavar általános tünetei is jellemzőek, hasonlóan a felnőttekben észleltekkel. A betegség a genetikailag meghatározott „szerv-specifikus” autoimmun kórképek közé sorolható. Az arra hajlamos egyénekben immunológiai folyamat alakul ki, amelynek lényege, hogy antitestek (fehérjék) képződnek a gliadinnal és a szöveti transzglutamináz enzim ellen.
A gyulladásos folyamat következménye a bélnyálkahártya károsodása és a súlyos felszívódási folyamattal járó tünetek fellépése (vashiány, fehérjehiány, fogyás, osteoporózis, hormonális zavarok, nyelvgyulladás, szájgyulladás, a végtagokon ödéma, ritkán hasüregi folyadék is kialakulhat). A diagnózis általában nem könnyű a sokszínű tünetek miatt.
A genetikai háttér, a kiegészítő, ill. társuló betegségek ismerete, a laboratóriumi vizsgálatok azonban sokat segíthetnek a minél korábbi felismerésben és kezelésben. Korábban a D-xilóz teszt és a bélnyálkahártya szövettani vizsgálata volt szükséges.
A legújabb kutatások eredményei a következő fontos megállapításokat tették (Naiyer AJ és munkatársai, Thyroid, 2008, 18, 1171-78), hogy:
- A transglutamináz II enzim (TGase II) elleni antitestek kimutatása segít a korai felismerésében
- A korábbi viszonylag időigényes módszer (ELISA) helyett az „immunszenzor vizsgálat meggyorsítja a laboratóriumi teszteket. Ráadásul ezen ígéretes módszer alkalmas arra is, hogy az ételekből is kimutatja a nagyon kis mennyiségben jelenlevő glutén fehérjét (Kings College London, UK www.kcl.ac.uk)
- Az a felismerés, hogy a pajzsmirigyben is van TGase II fehérje arra utal, hogy a pajzsmirigy autoimmun betegségiben gyakori a tünetszegény, néha tünetmentes lisztérzékenység. Ezt mutatja, hogy az autoimmun pajzsmirigybetegség fő indikátora: az un. TPO elleni antitest és a TGase II fehérje elleni antitestek egyaránt pozitívak.
A végső következtetés, hogy a liszt érzékenyeknek gondolni kell pajzsmirigybetegségre és fordítva, akik pajzsmirigybetegségben szenvednek, azok között a lisztérzékenység gyakoribb. A csökkent pajzsmirigybetegségben szenvedők gyakran panaszkodnak arról, hogy has puffadásuk van és az alkalmazott pajzsmirigyhormontól nem fogynak. Ilyenkor a hormon csökkent felszívódásának oka a látszólag tünetmentes coeliakia lehet!
1. ábra A lisztérzékenység "jéghegye"
2. ábra
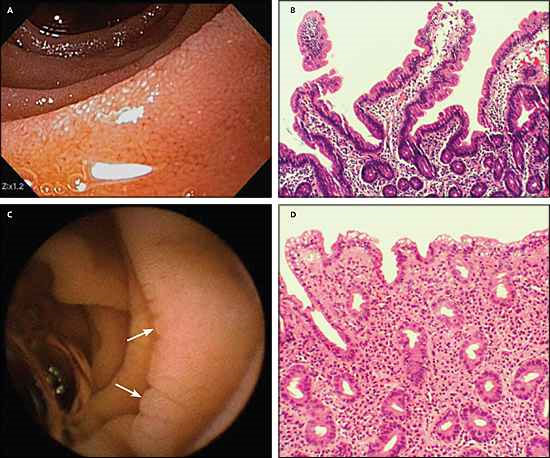
a.) Az ép vékonybélhártya képe b.) Az ép mikroszkópos bélbolyhok
c.) A károsodott, sorvadt vékonybélhártya d.) A sorvadt bélbolyhok
Prof. Dr. Balázs Csaba


















